Estamos transformando los sistemas de salud de América Latina
Desafíos y Oportunidades Regionales
Nuestra historia
Desde la década de los 50, América Latina ha dado grandes pasos hacia una mejor atención médica, con un aumento de la esperanza de vida en todo el continente. A pesar del enorme progreso, la región aún enfrenta varios desafíos de atención médica, incluidas las diferencias en el acceso a una atención médica de calidad.
Movement Health 2030 aspira a un futuro en el que todas las personas tengan acceso a la atención médica que necesitan para vivir una vida más larga y mejor. Con el objetivo de la ONU de reducir la mortalidad prematura en un tercio para 2030, Movimiento Salud trabaja en América Latina con pacientes, gobiernos, líderes de salud y los sectores privado y tercero para preparar los sistemas de salud para las demandas del futuro, y los apoya en la adopción de la innovación necesaria para lograr una mejor atención médica para todos.
Impulsando la innovación en el cuidado de la salud a través de alianzas público-privadas, ayudamos a los países de América Latina a desarrollar y escalar soluciones de cuidado de la salud sostenibles y de vanguardia que salvan vidas, previenen enfermedades y mejoran la equidad y la calidad del cuidado de la salud.

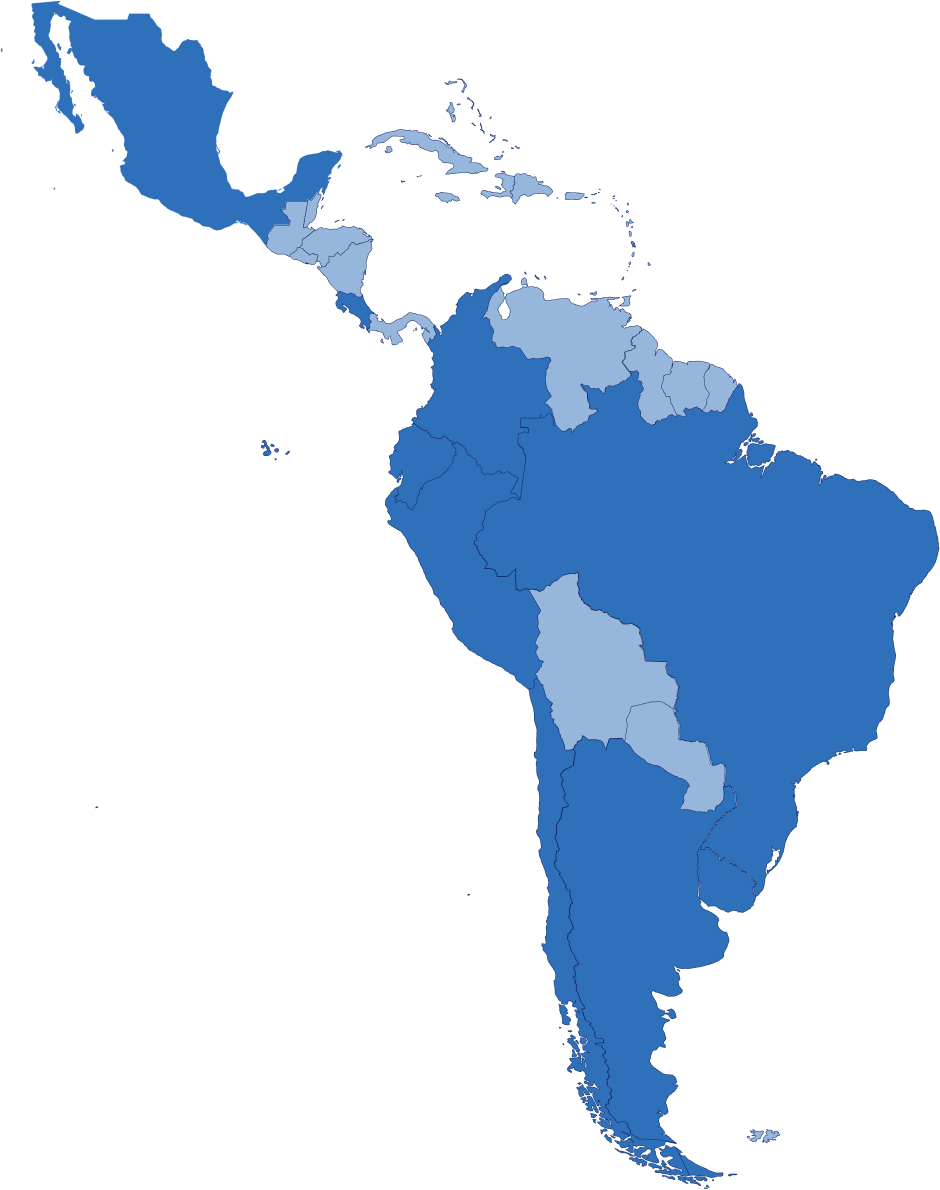
América Latina
A pesar de las amplias diferencias económicas y culturales, existen muchos desafíos de atención médica similares en América Latina que podrían abordarse a través de la colaboración transfronteriza, incluido el acceso y la continuidad de la atención, la infraestructura digital, la recopilación de datos y la innovación en biociencias.
Argentina
Country Partners
Brasil
Country Partners
Chile
Country Partners


Colombia
Country Partners


Costa Rica
Country Partners

Ecuador
Country Partners

Mexico
Country Partners
Perú
Country Partners
Uruguay
Country Partners
Política Regional
Movement Health 2030 se enfoca en cambiar la política en América Latina en torno a tres temas centrales:
1. Mejorar las infraestructuras de salud digital.
2. Aumentar la alfabetización digital y en salud entre los ciudadanos y los profesionales de la salud.
3. Hacer que el uso de los recursos sea lo más eficiente posible.

Argentina
En Argentina, el 61% de la población tiene acceso a la salud pública y el 13,6% tiene cobertura privada. Sin embargo, la calidad de la atención a menudo no es lo suficientemente buena para prevenir la muerte o la discapacidad, con altos costos tanto para el paciente como para el sistema. Existen múltiples factores de riesgo, desde el estilo de vida hasta las comorbilidades, lo que dificulta que el sistema tenga un manejo adecuado. El desafío es construir sistemas interoperables y ágiles en Argentina, junto con regulaciones federales maduras para preservar la confidencialidad del paciente.
Según estadísticas oficiales, 100.000 personas mueren anualmente a causa de enfermedades cardiovasculares.
Las enfermedades cardiovasculares son la principal causa de muerte prematura
Country partners
Brasil
El derecho constitucional de Brasil a la asistencia médica abarca la primaria, secundaria y terciaria, pero existen enormes desafíos para proporcionar una cobertura de calidad a todos sus 214 millones de ciudadanos. Brasil dedicó solo el 10,5% de su presupuesto público a la salud en 2019, muy por debajo de la media de la OCDE del 15,3%. Las tasas de obesidad van en aumento, mientras que el consumo perjudicial de alcohol se ha triplicado hasta el 17,1% en solo seis años. Se necesitan más medidas preventivas y una mayor eficiencia para hacer frente a estas y otras enfermedades relacionadas con el estilo de vida, así como a los retos que plantea el envejecimiento de la población.
Country partners
Chile
Los tiempos de espera en Chile aumentaron un 365% durante la pandemia de COVID-19. La media nacional es ahora de 157,3 días, y entre los pacientes más afectados se encuentran los de cáncer de pulmón, con un total de 3.969 nuevos casos diagnosticados en 2020. A esto se suma la falta de criterios de priorización unificados y estandarizados y la fragmentación en la toma de decisiones en todos los niveles de atención. El ausentismo y la falta de eficiencia operativa al interior de las instituciones también afecta los tiempos de espera y conduce a una atención ineficaz.
La población de Chile a 2020 era un total de 19,1 millones. El Banco Mundial estima que 2,1 millones de personas forman parte de una lista de espera, equivalente al 11,5% de la población.
En 2020, se diagnosticaron 3969 cánceres de pulmón en Chile o el 7,3% de todos los cánceres.
Un total de 20.694 personas fallecieron esperando atención en 2020. De estas, 18.962 personas fallecieron en lista de espera para una consulta o cirugía no GES.
Country partners


Colombia
Las enfermedades cardiovasculares son la primera causa de muerte en Colombia. Tres de cada 10 ciudadanos también padecen diabetes, mientras que el 1,6% de la población ha sido diagnosticada con epilepsia. El desafío es mejorar el acceso a los servicios, la continuidad de la atención, la interconexión entre los proveedores de salud y la recopilación de datos de los pacientes, lo que permite el uso de tecnologías digitales y la interoperabilidad para aumentar el empoderamiento de los ciudadanos sobre su propia gestión de la salud.
Las enfermedades cardiovasculares son la primera causa de muerte en Colombia.
Según el Ministerio de Salud, tres de cada 10 colombianos padecen diabetes.
En 2021, 767.251 pacientes fueron diagnosticados con epilepsia.
Country partners


Costa Rica
Costa Rica cuenta con un sistema de salud integrado (público-privado) que asegura el acceso universal. La promoción de estilos de vida saludables y medidas preventivas también es parte integral de la sociedad costarricense. Pero a pesar de la alta cobertura de salud del país (94,4%), el sistema lucha por mantener su nivel de atención debido al impacto de la pandemia de COVID-19 y al crecimiento y envejecimiento de la población. Las largas listas de espera y los retrasos en los tratamientos están teniendo un alto impacto en la calidad de vida.
Para el 2027, los gastos de Seguridad Social de Costa Rica serán menores a los ingresos recibidos, lo que generará un desfase económico.
Hoy, las listas de espera en áreas de la medicina como la ortopedia son de 792 días, mientras que los pacientes de neurocirugía tienen que esperar 655 días.
Country partners

Ecuador
El sistema de salud de Ecuador se considera uno de los más eficientes del mundo en términos de esperanza de vida y gasto en salud relativo y absoluto. La asistencia médica está cubierta por los sectores público y privado, y un sistema nacional de salud proporciona atención médica gratuita a todos los residentes, independientemente de sus ingresos. Sin embargo, el país sigue luchando contra la escasez de personal, medicinas y equipos, y la cobertura médica es mucho menor en las zonas rurales. Las comunidades de ingresos bajos también son vulnerables a la desnutrición, las deficiencias sanitarias y las escasas medidas preventivas.
Country partners

Mexico
Según el censo de 2020, el 70,9% de los mexicanos están cubiertos por la asistencia de salud pública, con un 2,3% de la población asegurada a través del sector privado. Esto deja a 32 millones de mexicanos (26,5%) sin acceso a ningún tipo de atención sanitaria, una situación agravada por la pandemia de COVID-19. También hay escasez de profesionales médicos, con sólo 1,95 médicos por cada 100.000 habitantes. La mortalidad infantil es la más alta de la OCDE, y el país también se enfrenta a altas tasas de obesidad (32,4%) y diabetes (15,9%).
Country partners
Perú
En Perú, el 64% de la población depende de la salud pública. Sin embargo, existen muchos desafíos en lo que respecta a la eficiencia de la asignación presupuestaria y el gasto en todos los niveles gubernamentales, junto con la falta de recursos humanos. Esto es especialmente agudo a nivel regional, que es responsable del 40% del gasto público en salud. Esto genera inequidades en el acceso y la calidad de la atención y, en general, una menor cobertura de salud para la población.
Desde 2010, la ejecución del gasto en salud ha sido del 85% en promedio.
El gasto en salud como porcentaje del PIB en Perú no superó el 5,2 % en 2018, en comparación con el 12,5 % en los países de la OCDE y casi el 8 % en América Latina.
La anemia en los niños peruanos tiene una prevalencia del 43,6%, con más de un millón de niños que padecen este diagnóstico.
Country partners
Uruguay
Uruguay es uno de los países más avanzados en términos de registros médicos electrónicos (HCE), pero aún existe la necesidad de un uso más efectivo de los datos. La calidad de la información depende de los profesionales de la salud, que tienen un tiempo de consulta limitado, mientras que la calidad de los análisis depende de trabajar con conjuntos de datos de todas las organizaciones y, por lo tanto, de acuerdos de interoperabilidad. Por lo tanto, cualquier decisión basada en datos requiere nuevos modelos basados en las necesidades de los pacientes.
Country partners